非小细胞肺癌约占所有肺癌的85%,这种肺癌亚型也是全球癌症死亡的主要原因。对于驱动基因阴性无靶向药治疗机会的患者,PD-1抑制剂免疫治疗是唯一长生存的机会。PD-1抑制剂中比较典型的药物属于帕博利珠单抗(K药)和纳武利尤单抗(O药)。如果患者PD-L1指标过量表达,则患者一线治疗的时候可以使用单药PD-1。当然我们癌度前一段时间编译的一篇文献表明PD-L1需要大于80%,患者单药PD-1抑制剂才能明显获益,否则只能是与化疗和放疗配合。
为了增强免疫治疗的效果,改善患者的生存期。研究者不断钻研新的治疗理念,同时靶向双靶点的M7824(Bintrafuspalfa)就是这样一款药,这是同时针对TGF-β和PD-L1的双靶点免疫疗法,TGF-β也就是转化生长因子β在非小细胞肺癌组织中表达,与肿瘤进展和转移相关,对抗癌治疗的耐药也有相关性。另外如果TGF-β表达过高,则免疫T细胞浸润肿瘤就受到了限制,因此通过药物阻断TGF-β就是一个很好的思路。

M 7824的结构,同时具有两个靶点
在双靶点免疫药物里面,M7824也算是备受瞩目。在进行的二线治疗的一期临床试验中,M7824表现出比较好的安全性和有前景的治疗前景。对于PD-L1表达大于等于80%的患者,M7824的治疗应答率达到了85.7%,中位无进展生存期达到了15.2个月,如果PD-L1表达大于1%,则M7824的治疗应答率达到了37%,中位无进展生存期为9.5个月。这个治疗数据可以说太过于亮眼,大家也都深深地记住了M7824这款药。下面是M7824的一项三期临床试验,结果没有达到预期,我们一起看看对我们大家的启发。
一、M7824一线治疗不优于PD-1的K药
这是一项全球性的三期临床试验,招募的是确诊为非小细胞肺癌但没做任何系统治疗的患者。主要评估M7824和帕博利珠单抗一线治疗的疗效和安全性。主要终点是无进展生存期和总生存期。
这项研究共计入组了304名非小细胞肺癌患者,这些患者的PD-L1被验证为高表达(PD-L1表达大于80%)。患者被等比例分配分别用药M7824和帕博利珠单抗。每两周静脉注射1200毫克的M7824,或者每三周注射200毫克的帕博利珠单抗。两个治疗组的患者中位随访的时间是14个月。 两个药物的治疗应答率
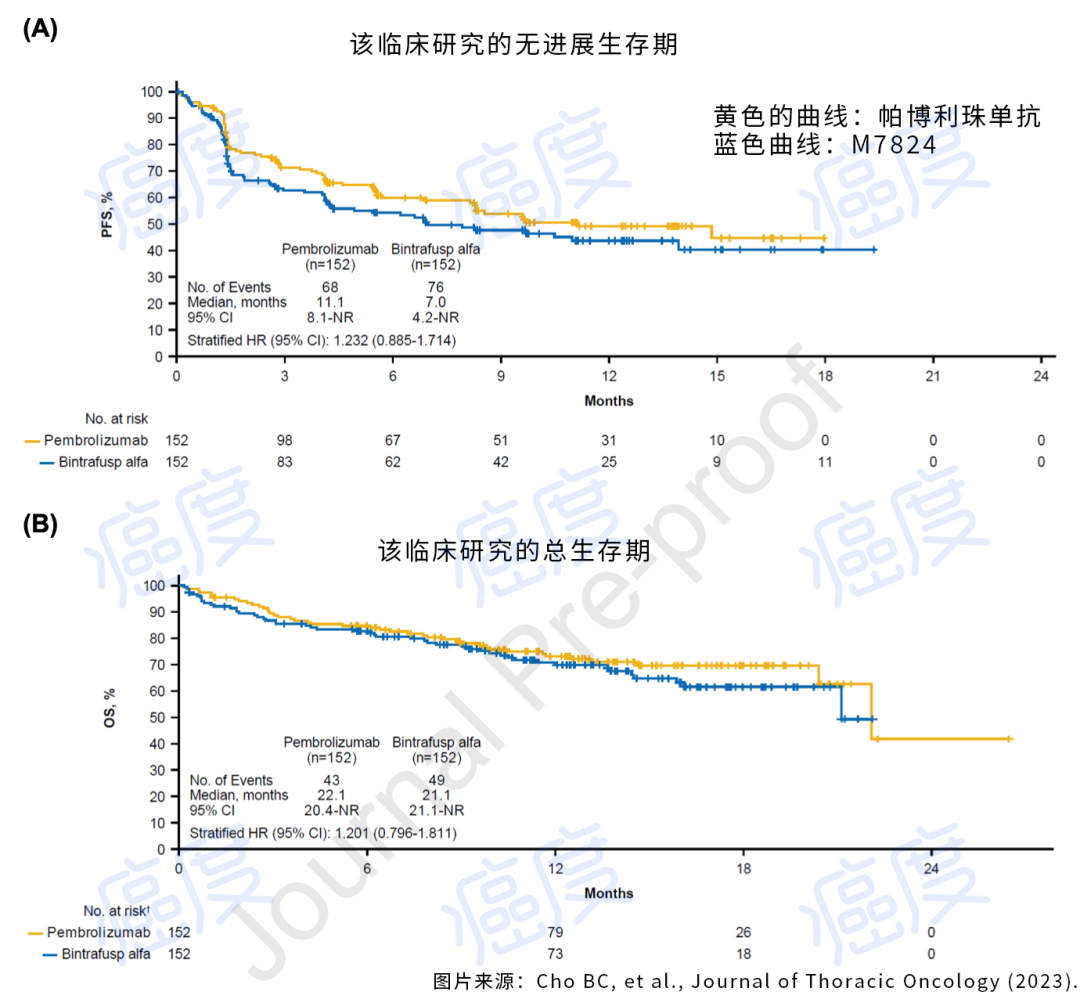
如上图所示,在治疗应答率数据上,M7824和帕博利珠单抗之间没有显著差异。不管是完全缓解率、部分缓解率、还是病情稳定的患者数据比例,没有显示双靶点的M7824比帕博利珠单抗更好。在关键指标无进展生存期和总生存期上,两组患者也没显示出差异。M7824的中位总生存期是21.1个月,而帕博利珠单抗的中位总生存期是22.1个月。另一个指标中位无进展生存期上也没有显著差异。我们看下面的图示,可以看出生存曲线几乎是完全没有分开。
M7824和帕博利珠单抗的PFS和OS数据
在不良反应方面,M7824是远比帕博利珠单抗高,双靶点的M7824发生三级以上不良反应的概率是42.4%,而帕博利珠单抗发生三级以上不良反应的概率是13.2%。这个研究被提前终止,因为这是不大可能达到主要终点。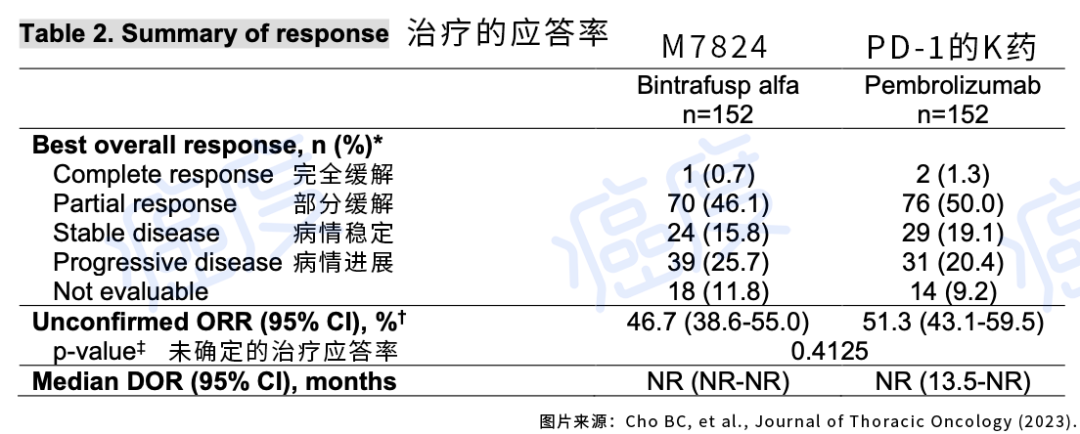
二、讨论和启示
从上面的治疗数据来看,这个包含几百人的三期临床试验是失败的,与之前的临床试验数据严重不符。当然这也没有可比性,因为之前的研究入组的患者数量较少,第二点是患者在经过了一线标准治疗之后才开始用药。也许标准的化疗等影响的肿瘤的免疫环境。
而且癌度比较奇怪的一点是,如果说要挑选M7824的优势患者人群。M7824含有的是TGF-β和PD-L1靶点,而帕博利珠单抗针对的是PD-1靶点。那么临床试验选择的PD-L1大于80%的肺癌患者,这应该是属于帕博利珠单抗的优势患者,这并不一定是M7824的优势患者,因为PD-L1是在肿瘤细胞上,而PD-1是在免疫T细胞上。所以按说应该选择PD-1高表达的患者群才是啊,或者压根就都不选,直接纳入双盲一起用药比结果。
此外与免疫治疗双子星CTLA-4抑制剂、PD-1抑制剂使用的问题一样,那就是不良反应很大。所以都是CTLA-4抑制剂使用低剂量一两个疗程就撤,达到效果就好。所以双靶点的M7824也许不一定要一直用,或者是用几个疗程,后面单药一个PD-1抑制剂患者是能达到最好的获益。
以上结论只是猜想,但这也给我们了一些启发。也就是我们可能对双靶点的免疫治疗药物不能过于乐观,或者可能疗效不一定强很多,但是不良反应很严重。几乎所有的抗癌新药治疗数据我们癌度都关注和为大家介绍,但是有一些国产免疫药物没见什么治疗数据刊登在权威杂志,都着急忙慌地给患者用上了,最重要的是这些打着双靶点的免疫药物可能还很贵。希望这篇文章可以给到大家一些启发,一定要注意并不是双靶点的就一定好,要关键看这个药物做了什么相关研究证实了它真有那个效果,它配得上那个价位。
参考文献:
Cho BC, et al., Bintrafusp alfa versus pembrolizumab in patients with treatment-naive, PD-L1–high advanced non-small cell lung cancer: a randomized, open-label, phase 3 trial, Journal of Thoracic Oncology (2023).
本文仅供医学药学专业人士阅读




.png-pd13)
.jpg-pd13)




.jpg-pd13)
















 X
X