如果给每个肿瘤赋予一个“角色”,那么其中“伪装者”的角色则非淋巴瘤莫属。这是因为淋巴瘤不仅早期发病隐匿,不易被人察觉,且其症状也往往与普通疾病相混淆,表现极“不起眼”:如发热、淋巴结无痛肿大、盗汗、消瘦等等。以至于很多患者被这个“伪装者”袭击以后浑然不知,等到确诊病情后才发现已经到了晚期,失去了治愈的机会。

9月15日是“世界淋巴瘤日”,我们借此简要介绍淋巴瘤相关知识。此外,在9月15日当天,复旦大学附属肿瘤医院还将联合“领康沙龙”淋巴瘤患者俱乐部开展科普公益活动,来自医院淋巴瘤多学科综合诊治团队的多位专家将与活动参与者面对面,共同抗击淋巴瘤。



揭秘淋巴瘤的“伪装”——
超过50%淋巴瘤患者首发症状为颈部淋巴结肿大
”
淋巴瘤有哪些“伪装”症状呢?在临床上,淋巴瘤的首发症状多为浅表淋巴结肿大,且超过50%的淋巴结肿大首发部位在颈部。应当注意的是,一些炎症也可以引起淋巴结的肿大。但这类肿块与普通炎症引起的淋巴结肿大有明显的区别:通常由炎症引起的淋巴结肿块相对柔软、按压有痛感;而淋巴瘤患者的淋巴结肿大则表现为“不痛不痒”、表面光滑、质感坚韧。在日常生活中如果碰到了这种“不痛不痒”的淋巴结肿大,切莫因为“无关痛痒”而放松警惕,应当及早到专科医院就诊,排除淋巴瘤的可能。
另外,“B症状”也是淋巴瘤的一个典型“伪装”特征。我们通常将淋巴瘤患者表现出来的发热、消瘦和盗汗等全身性的症状称作“B症状”,这类症状也容易给淋巴瘤戴上“伪装面纱”。例如有相当一部分的淋巴瘤患者会伴随发热症状,有时温度会超过38℃,故而这一症状常会被误认为是感冒等疾病引发,导致贻误病情。但如果细细侦查,淋巴瘤引起的发热症状与普通感冒发热的区别也并非无迹可寻,由淋巴瘤引起的发热往往原因不详、持续时间久且经抗感染治疗后疗效不明显。因此,根据病人症状进行综合病情判断,对于识破淋巴瘤的“伪装”、确诊淋巴瘤具有重要价值。
“
“金标准”验明淋巴瘤“真身”——
活检病理学检查辨别淋巴瘤良恶
”
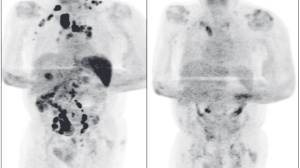
如何才能彻底破除淋巴瘤的“伪装”,验明淋巴瘤的“真身”呢?通过一些影像学检查,诸如B超、CT、MRI等可以发现“潜伏”在各个部位肿大的淋巴结,并能够“捕捉”淋巴瘤对其他部位的侵犯程度。但仅根据这些指标,无法精确判断淋巴结肿大到底是由炎症引起还是由淋巴瘤引起,更不容易判断其良恶性。就如同两个同样品种有伤疤的水果,单凭表面的疤痕,无法断定其由于磕碰损伤还是由于被蛀虫掏空。
病理活检可精确区分肿瘤的分型,因而也是确诊淋巴瘤的“金标准”。通过对浅表肿大淋巴结的活检(某些深部淋巴结的空芯针穿刺),获取肿块组织,制作成病理切片。病理医生通过高倍显微镜,观察组织细胞的形态结构,配合一定的辅助手段(如免疫组化和基因重排)进而确诊肿块“良恶”。并进一步确定淋巴瘤的具体类型,做到因病施治。
淋巴瘤有一个庞大的“家族”。根据世界卫生组织的分类,淋巴瘤各种类型、亚型多达60多种。这么多的成员该如何划分呢?传统方法将这么多的肿瘤类型分为霍奇金淋巴瘤和非霍奇金淋巴瘤两大类,非霍奇金淋巴瘤根据起源细胞的不同,又通常可以分成B细胞淋巴瘤和T或NK细胞淋巴瘤两大类。在数十种淋巴瘤亚型中,弥漫性大B细胞淋巴瘤最为常见,在我国人群中,弥漫性大B细胞淋巴瘤的发病约占所有恶性淋巴瘤的三分之一。

“
多学科综合治疗歼灭“伪装者”——
6成以上淋巴瘤患者可获治愈
”
不同于大部分的恶性肿瘤,多以手术治疗为主要手段,或者是手术治疗后辅以化疗或者放射治疗,淋巴瘤的治疗有显著的不同。这是因为淋巴瘤属于淋巴造血系统的恶性肿瘤,最初起病时不一定局限在某一个地方,很多时候会累及到其他部位,在这种情况下,外科手术就不能实现“一劳永逸”,必须经过全身性的系统治疗方能杀灭肿瘤。化疗是淋巴瘤治疗最常用的方式,此外还可以选择化疗与靶向治疗结合的方式,以实现对淋巴瘤的更好疗效。
正如上文所言,淋巴瘤庞大家族中拥有诸多“成员”,不同的“成员”其应对策略也不尽相同。针对不同淋巴瘤分型的多学科综合治疗是最有效的治疗方式,来自肿瘤内科、放射治疗科、肿瘤外科、病理科、放射诊断科等多科室的专家,共同制定个性化治疗方案,为淋巴瘤患者带来福音。
应当提醒的是,当被诊断为淋巴瘤时,应当及时到正规医院就诊,切莫因为“不痛不痒”的症状掉以轻心。数据表明,超过60%的淋巴瘤患者经过积极规范的治疗可获得治愈效果。早期发现对于淋巴瘤的治疗而言具有重要意义,规范治疗与非规范治疗所带来的疗效也有显著的差异。例如对于经典型霍奇金淋巴瘤而言,如果不治疗,其五年生存率不足5%,而经过积极规范的治疗,其五年生存率可达到80%以上。
本文仅供医学药学专业人士阅读






.jpg-pd13)

-scaled.jpg-pd13)

-1.jpg-pd13)
-1-scaled.jpg-pd13)
.jpg-pd13)












 X
X