进入21世纪,虽然免疫治疗飞速发展,多种免疫检查点抑制剂接连获批,但是我们对免疫系统和癌症之间旷日持久的战争,仍所知甚少。
以至于已经有无数的患者用过免疫治疗,但是这个领域仍旧不停地涌现一些刷新我们认知的新发现。
这不,今天又有一个。
由美国埃默里大学医学院Haydn Kissick领导的研究团队,今天在顶级期刊《自然》发表重要研究成果。
他们发现,肿瘤中竟然存在干细胞样CD8+T细胞,而且它们与一些抗原呈递细胞(APC)联合抱团,组成一个个独立的抗癌“根据地”[1]。
更重要的是,研究人员推测,T细胞对肿瘤的杀伤力降低,根本不在于检查点阳性的耗竭T细胞太多,或者肿瘤的PD-L1的表达水平太高,而是干细胞样CD8+T细胞组建的抗癌“根据地”太少[1]。
这在一定程度上刷新了我们对肿瘤免疫的认知。
同期发表的评论文章认为[2],这个研究发现了一个肿瘤中浸润性T细胞的全新来源,或许会改变现行免疫治疗模式。
 ▲ 没有干细胞样T细胞(a)和有干细胞样T细胞(b)的肿瘤
▲ 没有干细胞样T细胞(a)和有干细胞样T细胞(b)的肿瘤
Kissick是埃默里大学医学院的助理教授,他的研究方向是泌尿系统肿瘤和免疫治疗。他一直在关注免疫治疗的研究进展。
他注意到,现在学界都知道肿瘤中浸润性T细胞的多寡,与肿瘤患者的生存获益和免疫治疗的响应程度密切相关[3-5]。这个相关性,引出一个问题,“为什么有些肿瘤的浸润T细胞多,有些那么少”?
为了搞清楚上面的问题,Kissick和他的团队开始了自己的研究。
 ▲ 左到右:Carey Jansen, Nataliya Prokhnevska, Hadyn Kissick和Viraj Master
▲ 左到右:Carey Jansen, Nataliya Prokhnevska, Hadyn Kissick和Viraj Master
(图源:埃默里大学)
他们收集了一些肾癌患者的肿瘤组织,然后用流式细胞术分析肿瘤组织中癌细胞和CD8+T细胞的状况。这一通分析获得的第一个数据是,在所有患者的肿瘤组织中,CD8+T细胞占比在0.002%到20%以上。
再结合患者的疾病进展状况来看,那些CD8+T细胞占比在2.2%以下的肾癌患者,术后进展速度快了4倍。而且,CD8+T细胞的占比,与其他的临床数据都没有相关性。这就意味着,有一种不为人知的机制,在调控肿瘤中CD8+T细胞的数量。
 ▲ CD8+T细胞的数量,以及与预后的关系
▲ CD8+T细胞的数量,以及与预后的关系
Kissick团队推测,肿瘤中CD8+T细胞的比例,可能与肿瘤中T细胞的组成有关。于是他们以T细胞相关的重要蛋白分子为锚点,细致地检视了T细胞的免疫检查点、共刺激因子和重要的转录因子的表达。
他们首先是发现了高表达PD-1、CTLA4和TIM3等免疫检查点分子的耗竭性CD8+T细胞。它们的出现再正常不过了。
但是,他们还发现了一群免疫检查点分子表达水平低,共刺激分子CD28和转录因子TCF1表达水平高的CD8+T细胞。看到TCF1让Kissick眼前一亮,因为它是个干细胞样T细胞的关键转录因子[6]。
随后,Kissick等证实,他们找到的TCF1表达水平高的CD8+T细胞,确实具备干细胞的能力,可以分化成表达免疫检查点的终末杀伤性T细胞。而且肿瘤内T细胞反应的强度,与具备干细胞特性的TCF1 + T细胞群体产生终末分化T细胞的能力有关。
为了证实肿瘤中确实存在上述两个不同的CD8+T细胞群体,Kissick团队甚至还从表观遗传学的角度分析了它们的差异。最终确认,肿瘤中实实在在地存在两种不同类型的CD8+T细胞,一种有增殖的能力,一种有杀伤癌细胞的能力。
 ▲ 论文首页
▲ 论文首页
在肿瘤里面发现干细胞样CD8+T细胞,出乎Kissick团队研究人员的意料。毕竟之前的小鼠模型研究认为,此类细胞只存在于淋巴结样组织中[6]。
这个意外的发现,让Kissick意识到,肿瘤里面可能有某种特殊环境,在默默支持干细胞样CD8+T细胞的生存。他们把目标定在了抗原呈递细胞上。
在系统地分析抗原呈递细胞的数量之后,他们发现,肿瘤中干细胞样CD8+T细胞的数量与树突状细胞之间存在显著的相关性,而巨噬细胞之间没有相关性。
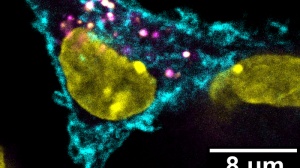
不过数据上的相关性,并不能直观的反应抗原呈递细胞与干细胞样CD8+T细胞之间的位置关系。为了看清二者之间的关系,Kissick团队用了免疫荧光标记技术。从标记的结果来看,干细胞样CD8+T细胞的生存环境有个特点:每10000平方微米的范围之内至少有5个携带MHC-II的抗原呈递细胞。
 ▲ 干细胞样T细胞与抗原呈递细胞的位置关系
▲ 干细胞样T细胞与抗原呈递细胞的位置关系
相较而言,不表达TCF1的非干细胞样CD8+T细胞的分布,就没有这个特点。而且多种肿瘤组织均存在这个分布现象。
根据这个结果,研究人员认为,抗原呈递细胞为干细胞样CD8+T细胞提供适宜的生存空间,而干细胞样CD8+T细胞就在这个小空间里分化成杀伤性T细胞,维持肿瘤的免疫应答。
最后,他们在人体肿瘤样本中检验了他们的这一新发现。在26个肿瘤样本的10万多个视野中,研究人员发现,无论患者的肿瘤中CD8+T细胞的浸润程度如何,通常都能确定几个MHC-II密集区域,TCF1阳性的CD8+T细胞稳坐其中。不过,那些疾病没有进展的患者,MHC-II密集区域明显更多。
进一步分析发现,MHC-II密集区域少的患者无进展生存期明显要短很多,而且这个因素的影响还独立于PD-L1的表达水平。
 ▲ MHC-II的多寡与预后的关系
▲ MHC-II的多寡与预后的关系
他们还专门分析了III期患者的术后存活情况,发现术后约50%患者出现疾病进展,这些患者肿瘤内MHC-II密集区域不足没出现进展患者的十分之一。
Kissick认为,这表明肿瘤为了逃避CD8+T细胞的破坏,它必须阻止干细胞样CD8+T细胞在肿瘤内组建抗癌“根据地”,甚至那些难治的肿瘤也找到了破坏抗癌“根据地”的方法。
“淋巴结就像干性T细胞的大本营,我们也一直以为干性T细胞会稳坐淋巴结中,远程指挥战斗。”本研究第一作者Carey Jansen博士说[7],“让我们没想到的是,免疫系统似乎在肿瘤内部建立了一个前哨基地。”
“这个研究意义重大。”本研究参与者之一,埃默里大学医学院医学泌尿外科教授Viraj Master说[7],“很多肾癌患者即使做了根治性手术,仍会复发。有了这个研究进展,我们就可以据此判断哪些患者复发风险更高,就给予适当的治疗。这可以避免过度治疗。”
实际上,从免疫治疗的角度讲,这个研究还可以辅助筛选患者,肿瘤组织呈TCF1阳性的患者,响应免疫治疗的可能性也更高。这一点对于那些不适合手术的患者而言,尤其重要。
参考资料:
[1].Caroline S. Jansen, Nataliya Prokhnevska, Viraj A. Master, et al. An intra-tumoral niche maintains and differentiates stem-like CD8 T cells[J]. Nature, 2019. DOI:10.1038/s41586-019-1836-5
[2].Suman Kumar Vodnala, Nicholas P. Restifo, et al. Identifying the source of tumour-infiltrating T cells[J]. Nature, 2019. DOI:10.1038/d41586-019-03670-6
[3].Galon J, Costes A, Sanchez-Cabo F, et al. Type, density, and location of immune cells within human colorectal tumors predict clinical outcome[J]. Science, 2006, 313(5795): 1960-1964.
[4].Pagès F, Berger A, Camus M, et al. Effector memory T cells, early metastasis, and survival in colorectal cancer[J]. New England journal of medicine, 2005, 353(25): 2654-2666.
[5].Eroglu Z, Zaretsky J M, Hu-Lieskovan S, et al. High response rate to PD-1 blockade in desmoplastic melanomas[J]. Nature, 2018, 553(7688): 347.
[6].Im S J, Hashimoto M, Gerner M Y, et al. Defining CD8+ T cells that provide the proliferative burst after PD-1 therapy[J]. Nature, 2016, 537(7620): 417.
[7].https://www.eurekalert.org/pub_releases/2019-12/ehs-ioi121019.php
本文仅供医学药学专业人士阅读



















 X
X