CAR-T细胞疗法是指通过基因克隆技术对具有免疫球蛋白(Ig)的抗原结合区的 T 细胞受体的进行基因改造,将带有特异性抗原识别结构域及 T 细胞激活信号的遗传物质转入 T 细胞,使 T 细胞直接与肿瘤细胞表面的特异性抗原相结合而被激活。
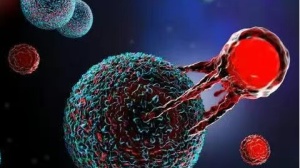
CAR识别肿瘤抗原后,激活T细胞的免疫通路,相关基因表达上调,分泌颗粒酶、穿孔素等物质直接介导肿瘤细胞溶解,同时也分泌粒细胞巨噬细胞集落刺激因子(GM-CSF)、干扰素-γ (IFNγ)等炎症因子,招募巨噬细胞等固有免疫细胞杀伤肿瘤组织,从而治疗癌症。
与传统药物不同的是,嵌合抗原受体T细胞是一种“活性药物”,只需一次注射就能产生深度和持久的缓解。
CAR-T细胞治疗过程中效应物和靶点的分子跟踪
CAR-T细胞免疫治疗已经成为人类对抗癌症的希望,特别是在治疗血液病肿瘤方面的成就举世闻名。
然而,对注入细胞的长期潜力和克隆稳定性知之甚少。
2010年,两名血癌患者成为正在进行的CAR-T细胞治疗临床试验的第一批参与者,他们的癌症在那一年获得了完全缓解。
10年后的2022年2月2日,该研究所的研究人员在《自然》杂志上发表了题为“Decade-long leukaemia remissions with persistence of CD4+ CAR T cells”的研究成果。
结果显示:CAR-T细胞在注入患者体内10年后仍然可以检测到。
随着时间的推移,注入的CAR-T细胞不断进化,导致两名患者中高度激活的CD4+细胞群体的出现,这些细胞继续显示出肿瘤细胞杀伤特性。
这是迄今为止对慢性淋巴细胞白血病最长时间的CAR-T细胞治疗记录。
CAR-T细胞治疗10多年后,两名患者仍处于缓解状态,未发现白血病迹象。通过流式细胞术检测跨时间点的CAR-T细胞,定量PCR证实两名患者的所有时间点均存在CTL019(靶向CD19的CAR-T细胞)。
最近对两名患者的血液检测显示,10年后,两名患者的血液中仍可检测到CTL019细胞,分别占所有T细胞的0.8%和0.1%,而CD19+ B细胞和CLL细胞仍然未被检测到或被高度抑制(小于 1%)。
为了探索CAR-T细胞扩增的克隆性质,研究人员对CAR-T细胞受体(TCR) β链库和慢病毒载体整合位点(LVIS)进行了深度测序(TCR-seq)。TCR-seq显示患者1在2.3个月至1.4年时间点之间发生克隆转移。
相比之下,患者2的克隆成分在头两年逐渐转移,总体上更稳定。LVIS数据显示与TCR-seq数据中观察到的克隆转化基本一致。
研究人员开发了一个由40种抗体组成的小组,使用细胞检测技术(CyTOF)在多个时间点分析CAR-T细胞的表型。数据显示,在接受CAR-T治疗1.8个月后,患者1中CD8+细胞占CAR-T细胞的29.3%,在随后的时间点呈比例下降。
虽然 CD4+ 细胞在 1.4 年占 CAR-T 细胞的 97.5%,从 3.4 年到 9.3 年(最新时间点)甚至超过 99.6%,但患者 2 显示出总体相似的趋势。
研究者进一步研究发现,两例患者对CAR-T细胞治疗的反应主要分为两个阶段:以CD8+ T细胞和CD4-CD8- Helioshi CAR-T细胞为代表的初始反应阶段和增殖阶段。
通过一系列后续的相关实验,研究人员发现,这两名患者都出现了高度激活的CD4+细胞群体,在随后的时间点,这些细胞主导了CAR-T细胞群体。
这种转变反映在CAR-T细胞的克隆组成的稳定上,由少数克隆主导的克隆谱系。单细胞分析显示,这些长期存活的CD4+ CAR-T细胞在维持功能激活和增殖的同时显示出细胞毒性特征。
作为这项研究的作者之一,Carl June博士说:“在未来的10年里,也将可能检测到注入的CAR-T细胞可以杀死癌细胞,这是非常令人兴奋的!”
由此研究人员认为,CAR-T细胞治疗确实可以治愈白血病患者。
总之,本研究详细描述了两名患者十年来cd19靶向CAR-T细胞的细胞变化、功能和分子特征。
这些发现帮助研究人员了解与抗癌反应和白血病的长期缓解相关的CAR-T细胞特征,为患者的长期疾病缓解提供了理论支持。
目前全球已经上市的CAR-T 细胞疗法
参考文献:
https://www.nature.com/articles/s41586-021-04390-6
Decade-long leukaemia remissions with persistence of CD4+ CAR T cells | Nature
本文仅供医学药学专业人士阅读



.jpg-pd13)














 X
X